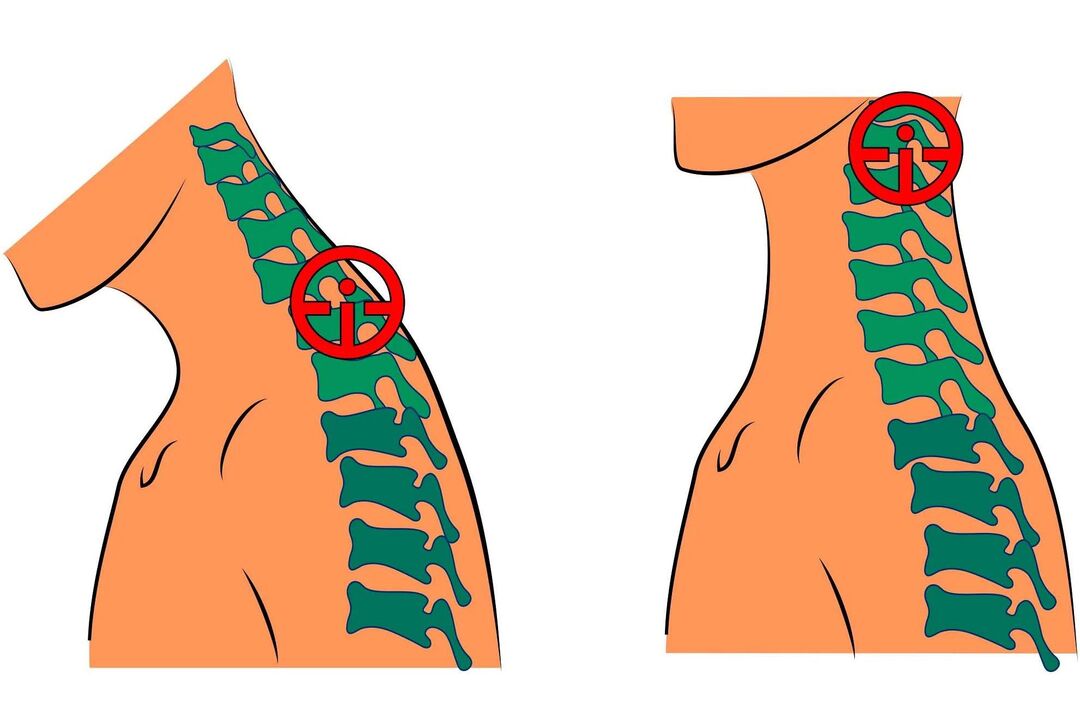
Osteocondroza cervicală este o boală cronică care este cauzată de modificări degenerative ale discurilor intervertebrale ale gâtului. Pe măsură ce boala progresează, structurile din jur sunt implicate în procesul patologic, ceea ce determină dezvoltarea unui număr de simptome neplăcute. Tratamentul bolii este complex, conservator și include luarea de medicamente și metode non-medicamentale.
Cauze
Motivele exacte sunt necunoscute. Teoria conform căreia dezvoltarea bolii este asociată cu schimbări legate de vârstă nu a fost confirmată, deoarece astăzi această patologie este diagnosticată chiar și la adolescenți.
Factorii care pot declanșa dezvoltarea bolii includ:
- activitate fizică scăzută, stil de viață sedentar;
- leziuni mecanice ale gâtului;
- munca sedentară cu încărcare statică mare pe coloana cervicală;
- saltele și perne incomode;
- obezitatea;
- tulburări circulatorii;
- scolioză și alte defecte posturale;
- displazie de țesut conjunctiv;
- tulburări metabolice.
Sindroame și simptome

Simptomele osteocondrozei cervicale nu apar imediat. Pentru o lungă perioadă de timp, boala se poate dezvolta asimptomatic sau se poate deghiza ca alte patologii. Cele mai frecvente semne de osteocondroză cervicală sunt:
- tinitus - apare de obicei la schimbarea pozitiei dupa o lunga sedere in pozitie stationara;
- amețeli - pacientul simte periodic ca și cum obiectele încep să se rotească în fața ochilor;
- durere la nivelul gâtului, spatele capului - intensitatea durerii depinde de gradul modificărilor patologice;
- senzație de lipsă de aer - pacientul nu poate respira adânc;
- deficiență de vedere - apare în stadii ulterioare;
- greață, vărsături - sunt, de asemenea, asociate cu aportul de sânge afectat în anumite părți ale creierului din cauza comprimării arterelor cheie de către discurile deformate;
- durere în gât, gât uscat, senzație de corp străin;
- modificări de presiune care sunt slab controlate de medicamente;
- amorțeală a degetelor;
- dureri de umăr.
Pe lângă semnele clinice generale, se disting mai multe sindroame caracteristice:
Vertebral:
- durere la întoarcerea gâtului;
- mobilitate redusă;
- Razele X arată semne de deteriorare a vertebrelor și a discurilor.
Cardiac:
- arsuri și dureri în piept;
- oboseală crescută, slăbiciune fără cauză;
- tahicardie.
Artera vertebrală. Acest sindrom apare ca urmare a îngustării arterei vertebrale, care furnizează sânge creierului. Se manifestă prin tinitus, amețeli și vedere încețoșată.
Koreshkovy. Apare din cauza ciupitului sau compresiei rădăcinilor nervoase care ies din coloana cervicală.
Etape
Stadiile bolii:
- Pacientul simte o ușoară disconfort în zona gâtului. Discurile intervertebrale încep să-și piardă stabilitatea.
- Apare durerea. Discurile se deformează, începe distrugerea inelului fibros, iar vertebrele se apropie unele de altele.
- Mișcările gâtului sunt limitate. Când întoarceți capul, pot apărea greață și amețeli. O lipsă constantă de sânge în creier duce la simptome precum letargie, slăbiciune, scăderea performanței și oboseală. Discurile devin mai subțiri, vertebrele încep să se frece unele de altele, inelul fibros este distrus și se formează hernii intervertebrale.
- Zona gâtului este imobilizată, alimentarea cu sânge a creierului este complet întreruptă. Pentru a corecta această afecțiune, pacientul trebuie să ia în mod constant medicamente speciale. Vertebrele încep să fuzioneze.
Diagnosticare
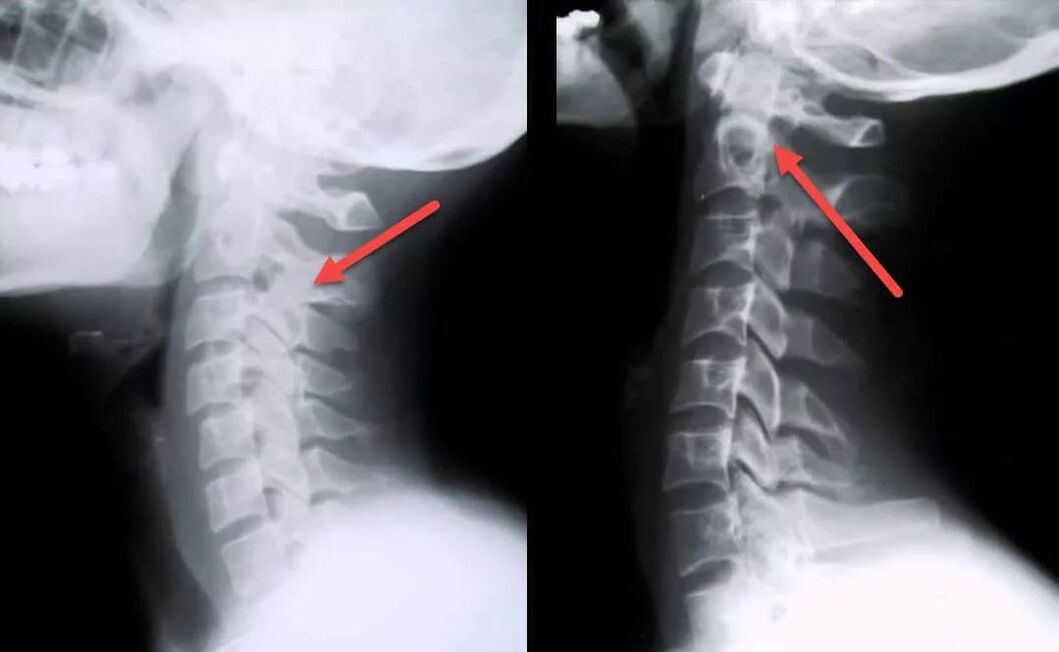
Diagnosticul poate fi dificil din cauza tabloului clinic nespecific și a variabilității largi a posibilelor simptome. Pacientul poate avea nevoie de ajutorul mai multor specialiști simultan (chirurg, neurolog, cardiolog, vertebrolog, ortoped și alții).
La programare, medicul ascultă plângerile pacientului, colectează anamneză, efectuează o examinare și pune un diagnostic preliminar.
Pentru a o confirma, pot fi prescrise următoarele:
- analize de sânge;
- RMN-ul gâtului - vă permite să identificați modificări patologice chiar și în stadiul inițial al bolii, când manifestările clinice nu sunt încă prea pronunțate; cu ajutorul acestui studiu puteți evalua starea actuală a vertebrelor, discurilor, identificați prezența deformărilor, osteofitelor, compresiei nervilor și a vaselor de sânge;
- Dopplerografia arterelor cervicale - vă permite să evaluați gradul de compresie și deteriorarea vaselor de sânge, viteza fluxului sanguin;
- mielografia folosind contrast - vă permite să identificați nervii ciupiți;
- ECG - efectuat pentru diagnostic diferenţial cu boli cardiovasculare.
Tratament
Terapia medicamentosă include administrarea următoarelor grupuri de medicamente:
- AINS. Ameliorează eficient inflamația, durerea, umflarea. Acestea sunt mijloace de terapie simptomatică care nu afectează cauzele bolii. AINS pot fi utilizate în cure scurte de 10-14 zile.
- Angioprotectori, înseamnă accelerarea fluxului sanguin. Îmbunătățește circulația cerebrală, protejează vasele de sânge de deteriorare.
- Glucocorticosteroizi. Ameliorează eficient durerea și compresia nervoasă. Medicamentele din acest grup au multe reacții adverse și ar trebui luate numai așa cum este prescris de un medic dacă AINS și analgezicele nu ajută.
- Condroprotectoare. Îmbunătățește starea de sănătate a discurilor intervertebrale, influențând cauzele bolii. Ele inhibă distrugerea țesutului cartilajului și îmbunătățesc proprietățile de absorbție a șocurilor ale discurilor.
Tratamentul non-medicament poate include utilizarea următoarelor tehnici:
- Terapie cu exerciții fizice. Antrenamentul regulat întărește mușchii și ameliorează spasmele. Se recomandă ca cursurile (cel puțin în stadiul inițial) să fie efectuate sub îndrumarea unui specialist
- Terapie manuală. Spasmele mușchilor gâtului sunt una dintre principalele cauze ale durerii în această boală. Terapia manuală efectuată corect ajută la scăderea spasmelor, compresiei vaselor de sânge și a nervilor. Ca urmare, nutriția discurilor se îmbunătățește, circulația cerebrală este normalizată și durerea dispare.
- Kinesio taping. Aplicarea benzilor speciale relaxeaza muschii, amelioreaza spasmele, umflaturile, inflamatiile si in acelasi timp mentine coloana vertebrala intr-o pozitie corecta fiziologic.
- Aparate ortopedice. Pentru a minimiza sarcina asupra coloanei cervicale, se recomanda folosirea saltelelor si pernelor ortopedice pentru dormit. În plus, unor pacienți li se recomandă să poarte un dispozitiv special (guler Schanz), care fixează gâtul în poziția corectă.
- Masaj. Un remediu eficient împotriva formei cervicale a bolii. Ameliorează perfect umflarea, durerea, congestia, îmbunătățește circulația locală a sângelui, ameliorează spasmele musculare. Nu masați dacă aveți dureri acute de gât.
- Fizioterapie. O altă tehnică eficientă. Sesiunile sunt organizate în cursuri, de mai multe ori pe an. Acest lucru vă permite să scăpați de simptomele neplăcute, să ușurați spasmele musculare și să încetiniți progresia ulterioară a bolii. Pentru tratamentul osteocondrozei cervicale, cel mai des se utilizează terapia cu laser, terapia magnetică, mecanoterapia, terapia de tracțiune, hidromasajul, UVT și terapia cu nămol.
Dacă terapia conservatoare nu dă rezultate și boala continuă să progreseze, atunci poate fi prescris un tratament chirurgical.
- operații pentru îndepărtarea herniilor intervertebrale;
- îndepărtarea arcului vertebral sau a proceselor spinoase duce la decompresia rădăcinilor măduvei spinării;
- îndepărtarea unei părți a miezului discului pentru a repara o hernie.
Decizia cu privire la modul de tratare a bolii este luată de medic individual pentru fiecare pacient. Auto-medicația este interzisă și poate duce la dezvoltarea unui număr de complicații.
Complicații
Dacă boala este neglijată, pot apărea următoarele complicații:
- VSD;
- lipsa de oxigen a creierului;
- hipertensiune arteriala;
- vedere încețoșată, distrofie retiniană;
- spasm respirator;
- încălcarea actului de înghițire din cauza disfuncției esofagului;
- disfuncție a glandei tiroide;
- crampe și amorțeală a mușchilor gâtului;
- durere cronică în partea superioară a corpului, care nu este ameliorată de analgezice;
- dezechilibre hormonale.
Prevenirea
Pentru a minimiza riscul de a dezvolta boala, ar trebui să respectați următoarele recomandări:
- menține postura;
- echipați corespunzător locul de muncă, astfel încât să nu apară încordarea gâtului;
- Mancare sanatoasa;
- opriți fumatul și consumul de alcool;
- evitați rănile gâtului;
- mișcă mai mult, exerciți;
- nu se răcește excesiv;
- controlul greutății;
- dormi pe o saltea și o pernă ortopedică specială;
- faceți gimnastică în mod regulat pentru a evita dezvoltarea aglomerației;
- previne curbura coloanei vertebrale;
- urmați în mod regulat cursuri de masaj pentru a îmbunătăți fluxul sanguin și a ameliora congestia;
- nu stați mult timp într-o poziție cu capul înclinat înainte;
- Dacă aveți disconfort în zona gâtului, trebuie să faceți o programare la un specialist și să treceți la o examinare; acest lucru va ajuta la identificarea posibilelor modificări ale discurilor într-un stadiu incipient, ceea ce va facilita foarte mult tratamentul și va îmbunătăți prognosticul.






















